 |
Voir la version en ligne. |
 |
 Devora Kestel, directrice du département santé mentale et toxicomanie de l'OMS Devora Kestel, directrice du département santé mentale et toxicomanie de l'OMS

La pionnière argentine de l'OMS en matière de santé mentale
Devora Kestel, directrice du département santé mentale et toxicomanie de l'OMS, est devenue la première femme à occuper ce poste au sein de l'ONU. Forte de plus de 25 ans d'expérience dans la conception de politiques de santé et la constitution d'équipes en rapport avec la santé mentale et les toxicomanies, elle a conseillé des gouvernements dans des pays aussi divers que l'Italie, le Kosovo, l'Albanie et dans les Caraïbes. Ayant travaillé au sein de l'Organisation panaméricaine de la santé, Devora Kestel a accédé au poste de directeur de la santé mentale de l'OMS par le biais d'un concours public. "Ce n'est pas une nomination politique, mais une carrière que j'ai bâtie grâce à un travail acharné, à la reconnaissance et à l'expérience", a-t-elle déclaré. Diplômée de l'Université nationale de La Plata, elle est la première femme argentine et psychologue responsable de la santé mentale à l'OMS.
Quels sont les principaux objectifs de votre mission ?
Nous travaillons sur la base des lignes d'action définies par les États membres de l'OMS. Ce sont 194 pays qui se réunissent une fois par an dans le cadre de l'Assemblée mondiale de la santé, où les priorités de travail sont déterminées. Parmi elles, il y a la santé mentale et d'autres problèmes connexes, tels que la démence, l'épilepsie, le suicide, les consommations d’alcool et de drogue. Pour chacune de ces questions, nous avons conçu un plan d'action qui a été voté par les 194 États, un vote qui implique l'engagement de fournir le soutien nécessaire dans ces différents domaines. Notre mission en tant qu'organisation consiste à collaborer avec les gouvernements, à produire des guides techniques, des manuels de mise en œuvre et de formation à l'intention du personnel, et à donner des conseils sur les meilleures pratiques pour la promotion de la santé mentale. Bien que nous n’ayons aucun pouvoir pour faire pression sur les pays ou pour les forcer à atteindre leurs objectifs, un engagement a été pris aux niveaux mondial et régional selon lequel chaque État, selon son propre rythme et sa propre réalité, créera une politique publique pour aller vers ces objectifs, en fonction de certains critères et priorités. L'OMS apporte un soutien et fait connaître ces objectifs.
Existe-t-il des ressources spécialement dédiées pour la santé mentale ?
Au niveau mondial, le budget moyen alloué à la santé mentale dans le secteur de la santé est de 2%, un pourcentage vraiment bas qui tend à être encore plus modique dans les pays à faible revenu. Pire encore, 80% de ce budget est consacré aux hôpitaux psychiatriques, institutions qui fournissent des services médiocres - en raison notamment de la violation constante des droits de l'homme - à une petite population. Ce sont des endroits chers et excessivement grands, dont beaucoup ont plus de personnel que de patients. Il en résulte qu'il ne reste presque plus de ressources pour la grande majorité des personnes qui en ont besoin, dont les problèmes peuvent être importants ou non, mais qui nécessitent une solution à portée de main. Les personnes devraient pouvoir faire l'objet d'une attention particulière dans le même centre de santé que celui où elles se présentent lorsqu'elles se cassent une jambe.
Estimez-vous que la santé mentale est intégrée aux questions de santé publique ?
Elle l’est depuis quelques années, mais il y a de grandes variations d'un pays à l'autre, pour des raisons parfois liées au progrès socio-économique de chaque société. Les pays du Nord de l’Europe occidentale, le Canada, l’Australie et la Nouvelle-Zélande, ont des systèmes assez solides, même s’ils ont aussi leurs difficultés et des défis à relever. Dans la région des Amériques, où j'ai travaillé pendant de nombreuses années, j'ai connu des expériences très intéressantes, dans des pays comme le Brésil, le Chili et le Pérou. En tant qu'organisation, nous travaillons avec la santé mentale comme composante de la santé publique.
Quels sont les troubles les plus fréquents ?
Les plus courantes sont la dépression - considérée comme la première cause d'invalidité au monde - et l'anxiété, derrière lesquelles se cachent toute une série de maladies, comme la psychose ou le trouble bipolaire, entre autres. Et il y a des problèmes liés au vieillissement de la population qui commencent à apparaître massivement. Mais lorsque l’on parle de politiques publiques en santé mentale, on ne parle pas d'une pathologie particulière mais de la nécessité de réorganiser un système de santé publique pour qu'il réponde à tous les problèmes. Qu'il s'agisse de psychose, de dépression, d'alcoolisme ou de tentative de suicide, l'important est qu'il y ait un service de santé mentale disponible, à une distance raisonnable, pour répondre aux besoins de la personne au bon moment. En général, du point de vue de la santé publique, on soutient qu'il devrait y avoir des politiques de prévention et de promotion, mais à toutes les phases d’un parcours de soins - traitement, guérison, soins, suivi et rétablissement - doivent correspondre des réponses au sein du système de santé.
Selon votre expérience, les problèmes actuels dans les pays en développement et les pays développés évoluent-ils ?
Non, les problèmes se répètent assez régulièrement dans le monde. La différence peut être que certains troubles, comme la dépression ou l'anxiété, augmentent dans les situations d'urgence humanitaire, de violence, de guerre, de pauvreté ou de difficultés socio-économiques, mais la tendance est homogène. Bien que cela puisse paraître surprenant, il est plus courant d'enregistrer des variations entre hommes et femmes au sein d'une même région - bien qu'il y ait aussi une plus grande homogénéité qu'on ne l'imagine - que des variations liées à une situation socio-économique.
Comment se manifeste l'appui de l'OMS aux populations victimes de crises humanitaires, telles que les mouvements migratoires, les guerres et les catastrophes naturelles de plus en plus fréquentes ?
En général, l'aide est coordonnée avec les organisations internationales travaillant sur les situations d'urgence humanitaire. La santé mentale est de plus en plus présente dans ce type d’événement et désormais, peu après une catastrophe, l'intervention d'une personne de la région concernée est demandée. En tant qu'organisation, nous disposons de personnes très expérimentées et de matériel. Nous soutenons également les ministères locaux de la santé dans la coordination des actions pertinentes pour la population affectée.
Quels sont les principaux défis que vous aurez à relever ?
Le défi le plus important est que les problèmes liés à la santé mentale reçoivent l'attention des politiciens, des fondations, voire du secteur privé et des ONG pour les inscrire à l'agenda des questions prioritaires de la santé. D'autre part, il est nécessaire d'amener les pays à s'engager à s'éloigner des méthodes de travail traditionnelles, à s'ouvrir aux services de la communauté et à promouvoir des soins fondés sur les droits des personnes et adaptés à la réalité actuelle.
La version originale de cette interview a été publiée en espagnol dans Revista DEF N. 126. |
 |
 29-30 août, Lille : le Diplôme inter-universitaire santé mentale dans la communauté a 10 ans 29-30 août, Lille : le Diplôme inter-universitaire santé mentale dans la communauté a 10 ans
A l’occasion des 10 ans du DIU « Santé mentale dans la communauté, études et pratiques », porté par le CCOMS, les Universités d’Aix-Marseille, de Paris XIII et de Lille, une Masterclass internationale titrée « De l’université aux politiques publiques », est organisée les 29 et 30 août à Lille. L’occasion de faire le point sur l’impact de cette formation dans le travail quotidien des personnes ayant suivies cet enseignement et de réfléchir aux perspectives d’évolution du diplôme.
En présence de Franck Bellivier, délégué ministériel à la santé mentale et à la psychiatrie, et de Dévorah Kestel - Directrice du bureau de la santé mentale, OMS Genève (voir interview ci-dessus).
La journée est ouverte à tous. Inscription 50 € dans le cadre de la formation continue (contactez le CCOMS, si vous êtes usagers, aidant, étudiant, en cas de difficulté pour le règlement de ces frais d’inscription).
Programme.
Inscription. |

|
 Retour sur le Conseil scientifique du 5 juin Retour sur le Conseil scientifique du 5 juin
L’Hôpital Saint-Maurice a accueilli à Paris la dernière réunion du conseil scientifique du CCOMS et du GCS, où étaient présents plusieurs Universités, 6 hôpitaux, des services de l’Etat (DREES, DGS, DGOS), deux médiateurs de santé pairs et l’équipe du CCOMS. Un premier point a porté sur l’actualité de trois recherches ayant des méthodologies proches, basées sur une co-construction avec les usagers concernés : COPSYCAT (lutte contre les co-morbidités) - pour lequel l’autorisation CPP vient d’être obtenue, ce qui va permettre de lancer prochainement les focus groups - PARPASYCHED (partenariats locaux entre l’Education nationale, des CLSM, et la psychiatrie publique) et TABAPSY (rec herche interventionnelle pour réduire l’usage du tabac en psychiatrie). herche interventionnelle pour réduire l’usage du tabac en psychiatrie).
Savoir expérientiel
Patrice Desmons, intervenant au CCOMS, a ensuite présenté un projet de recherche sur le « Savoir expérientiel » qui vise à clarifier cette expression. Au niveau des représentations, il existe en effet une certaine hiérarchisation entre les savoirs savants ou académiques, les savoirs professionnels, et les savoir expérientiels. Comment ces différents savoirs pourraient-ils s’articuler différemment ? C'est la question soulevée par le travail mené au CCOMS depuis près d'un an. Une journée d’étude est en projet (premier semestre 2020) pour discuter ce sujet. Elle réunira des professionnels des savoirs académiques, des savoirs "professionnels"(soignants, travailleurs sociaux), et surtout des praticiens de savoirs expérientiels (experts d'expériences, MSP, acteurs associatifs, etc.). L’objectif serait d’aboutir à des préconisations sur cette articulation entre les savoirs académiques, professionnels et expérientiels. Travail qui pourrait ensuite être diffusé par exemple auprès de l’Education Nationale pour les formations initiales et continues et des chercheurs, pour valoriser les productions et les diffusions des savoirs expérientiels, et pour sensibiliser les professionnels du secteur sanitaire et social. Un groupe de travail est constitué sur ce thème, et toute personne intéressée est bienvenue.
Contact : ccoms@epsm-lille-metropole.fr.
Changer de conception et de nom pour la « schizophrénie » ?
A la suite d’une réunion qui s’est déroulée fin mai avec des représentants d’usagers, de familles, de la Fédération Française de Psychiatrie ou encore des chercheurs, une réflexion a été engagée sur un changement de nom et de concept pour la schizophrénie. Plusieurs groupes de travail vont être créés, afin d’effectuer une revue de littérature, de proposer un nouveau terme, d’organiser un événement, probablement à l’automne 2020, de monter un volet ‘’recherche quali’’ et de créer les outils d’animation de toute cette réflexion afin de faciliter le partage et la participation.
Programme MSP
Dans le cadre de la première licence proposée par l’Université Paris XIII et le CCOMS, les médiateurs/étudiants ont rendu leurs mémoires en mai. Une nouvelle année de formation en licence débutera en septembre pour 35 personnes. A ce jour plus de 30 postes sont déjà créés dans des structures hospitalières ou médico-sociales (rappelons que cette formation s’effectue dans l’emploi et que les ‘’étudiants’’ travaillent lorsqu’ils n’ont pas cours. Le CCOMS va désormais proposer des formations pour les nouvelles équipes qui accueilleront un médiateur. Trois établissements ont déjà recruté les personnes sur leur fonds propres avant même le début de la formation. C’est un bon indicateur car cela montre qu’au-delà de l’incitation apportée par le financement ARS, il existe un vrai souhait d’intégrer ce type de profil dans les équipes de soin. Des comités de pilotage régionaux sont organisés actuellement. La DIAL souhaite que les médiateurs du dispositif « un chez soi d’abord » soient en priorité formés via cette licence. Paris 13 a par ailleurs validé le principe de création d’’un dossier de validation des acquis de l’expérience (avec des UV à passer) pour les médiateurs titulaires du Diplôme universitaire créé en 2012 (la première expérimentation du CCOMS avant la création de la licence) afin qu’ils puissent également accéder au niveau licence.
E-santé mentale
La durée du projet européen E-men - dont le CCOMS fait partie - est prolongée de 6 mois jusqu’à mai 2020. Une demande de nouvelle prolongation de deux ans a été faite. La réponse est attendue à l’automne. On notera que le quatrième événement du projet aura lieu au ministère à Paris au cours du premier trimestre 2020. Enfin, le CCOMS s’est engagé dans la promotion du dispositif StopBlues, une application et un site web créés pour prévention suicide et mal-être, suite projet de recherche PRINTEMPS porté par l’INSERM, et développé au niveau local avec l’appui des collectivités locales et des CLSM.
Le CCOMS est également impliqué dans deux autres projets pour lesquels une demande de financement est en cours auprès de l’Europe : PATH - Perinatal Mental Health - Axé sur la dépression périnatale, et IT4 Anxiety qui vise à renforcer l’approche technologique mixte e-sante et en face à face pour réduire les troubles anxieux chez les usagers engagés dans des schémas thérapeutiques liés à un traumatisme ou découlant de leur état (maladie d’Alzheimer).
|
 Les Programmes de soins en psychiatrie Les Programmes de soins en psychiatrie
Le 7 juin 2019 le CCOMS/GCS pour la recherche et la formation en santé mentale a organisé une journée nationale d'étude "Les programmes de soins en psychiatrie - droits des usagers, hétérogénéité des pratiques et responsabilités des prescripteurs".  Cette journée a permis de réunir 130 participants, professionnels de santé, usagers, aidants, directeurs, juristes, juges et avocats, représentant la majorité des acteurs impliqués dans ces mesures. Ces mesures existent dans de nombreux pays dans le monde et ont été déployées en France par la loi du 5 juillet 2011. Une première partie de la journée a permis de mettre en lumière les connaissances mais aussi les défis posés par l’implémentation française. Les échanges se sont centrés autour de l’inefficacité relative des programmes de soins à la fois sur les durées et réhospitalisation, mais aussi sur la clinique même des personnes concernées. La responsabilité des médecins et directeurs a été un point de focalisation particulier, de même que leur statut juridique, qualifiés de traitement inhumain et dégradant par le conseil international des droits de l’homme. Une deuxième partie de la journée a mobilisé les personnes présentes, intervenants, chercheurs et auditeurs, dans un brainstorming participatif visant à épuiser les interrogations sur ces mesures dans le but de permettre la construction d’un projet de recherche participatif innovant. Cette journée a permis de réunir 130 participants, professionnels de santé, usagers, aidants, directeurs, juristes, juges et avocats, représentant la majorité des acteurs impliqués dans ces mesures. Ces mesures existent dans de nombreux pays dans le monde et ont été déployées en France par la loi du 5 juillet 2011. Une première partie de la journée a permis de mettre en lumière les connaissances mais aussi les défis posés par l’implémentation française. Les échanges se sont centrés autour de l’inefficacité relative des programmes de soins à la fois sur les durées et réhospitalisation, mais aussi sur la clinique même des personnes concernées. La responsabilité des médecins et directeurs a été un point de focalisation particulier, de même que leur statut juridique, qualifiés de traitement inhumain et dégradant par le conseil international des droits de l’homme. Une deuxième partie de la journée a mobilisé les personnes présentes, intervenants, chercheurs et auditeurs, dans un brainstorming participatif visant à épuiser les interrogations sur ces mesures dans le but de permettre la construction d’un projet de recherche participatif innovant.
En savoir plus : lire l’article publié dans Hospimédia et celui dans APMnews.
|
 Votez pour eMEN au REGIOSTARS 2019 Votez pour eMEN au REGIOSTARS 2019
REGIOSTARS 2019 est un concours européen annuel récompensant l'excellence et les nouvelles approches du développement régional. Le sujet de 2019 porte sur les projets innovants qui aident à moderniser les services de santé et à introduire de nouvelles approches sur le terrain. eMEN, projet Interreg sur la e-sante mentale dont le CCOMS est partenaire, est nominé à ce concours. Merci de bien vouloir voter pour eMEN, en cliquant sur le symbole "like" à côté de la description du projet en suivant ce lien (c’est l’avant dernier dans la liste).
|
 |
 |
 Collaboration entre la France et l’OMS pour mener à bien le projet d’Académie de l’OMS Collaboration entre la France et l’OMS pour mener à bien le projet d’Académie de l’OMS
Le Président de la République française, Emmanuel Macron, et le Directeur général de l’Organisation mondiale de la Santé, le Dr Tedros Adhanom Ghebreyesus, se sont rencontrés le 11 juin 2019 au Siège de l’OMS à Genève. Ils ont signé une déclaration d’intention en vue de la création de l’Académie de l’OMS, qui va révolutionner l’enseignement continu tout au long de la vie dans le domaine de la santé. L’Académie ambitionne de dispenser des formations à des millions de gens, grâce à une plateforme numérique de pointe sur un campus installé à Lyon et par le biais d’antennes dans les six Régions de l’OMS. Le hub de Lyon sera doté d’environnements d’apprentissage de haute technologie, d’un centre de simulation d’urgences sanitaires de niveau mondial et d’espaces de collaboration pour la co-conception, la recherche et l’innovation. L’Académie réunira des compétences dans les domaines des sciences de l’éducation pour adultes et des sciences comportementales, elle sera dotée de technologies pédagogiques de pointe comme l’intelligence artificielle et la réalité virtuelle, elle appliquera les normes de l’OMS et elle disposera de données afin de dispenser un enseignement multilingue accrédité, adapté et à fort impact pour répondre à des besoins différents. L’Académie sera ouverte à un large éventail de parties prenantes de plusieurs secteurs susceptibles d’avoir une influence dans le domaine de la santé (dirigeants, enseignants, chercheurs, agents de santé, membres du personnel de l’OMS et grand public). Elle sera l’une des Divisions internes de l’OMS et l’Organisation assurera une coordination et une collaboration solides avec tous les États Membres de l’OMS, optimisant ainsi l’aide à l’apprentissage apportée à tous. L’Académie exploitera également les atouts offerts par les partenariats, les experts, les centres collaborateurs et les réseaux de l’OMS. Le but est de répondre aux besoins d’apprentissage et de perfectionnement du personnel de l’OMS et des acteurs intéressés pour progresser vers l’objectif du « triple milliard » : atteindre en 2023, un milliard de personnes supplémentaires bénéficiant de la couverture sanitaire universelle ; un milliard de personnes supplémentaires mieux protégées dans les situations d’urgence sanitaire ; et un milliard de personnes supplémentaires bénéficiant d’un meilleur état de santé et d’un plus grand bien-être.
|
 Droits des patients en psychiatrie au menu des réflexions de l'ADESM Droits des patients en psychiatrie au menu des réflexions de l'ADESM
L’Association des établissements du service public de santé mentale a organisé le 17 mai dernier au CH Maison Blanche une journée de travail consacrée aux droits et libertés des patients, avec un focus une partie de la journée sur l’isolement et la contention. Le CCOMS était invité à y présenter le programme Quality Rights de l’OMS, « un outil pour les droits et les libertés des usagers en santé mentale ». François Courtot, directeur du centre hospitalier de Rouffach et responsable du groupe de travail "Droits et libertés des patients" de l'association, y a présenté les résultats d'une enquête-flash sur les soins sans consentement menée auprès de ses établissements adhérents (90 ont répondu). Elle met en avant l'hétérogénéité des pratiques et la forte montée en charge de certaines procédures d'admission censées être exceptionnelles, comme celle des soins pour péril imminent. La part des différents types d’admissions y ont été présentées, de même que par exemple la provenance des admissions en SDRE, ou l’origine des certificats médicaux pour les soins sans consentement.
Télécharger les présentations et le programme ici.
|
 24 juin, Paris : journée « Infirmiers de pratiques avancées en psychiatrie et santé mentale » 24 juin, Paris : journée « Infirmiers de pratiques avancées en psychiatrie et santé mentale »
L’ADESM organise avec l’Association française des Directeurs de Soins (AFDS) le 24 juin prochain à Paris une journée « Infirmiers de pratiques avancées en psychiatrie et santé mentale - S’engager dès la rentrée de septembre ! ». Les objectifs de cette journée sont les suivants : Maîtriser les nouveaux outils ; Appréhender les enjeux ; Débattre des pratiques innovantes à partir d'exemples concrets ; Concevoir ensemble la place des IPA dans les nouvelles organisations de soins. Journée ouverte à tous.
Inscription gratuite mais obligatoire ici
|
 |
 Initiative spéciale de l’OMS pour la santé mentale (2019-2023) : une couverture sanitaire universelle pour la santé mentale Initiative spéciale de l’OMS pour la santé mentale (2019-2023) : une couverture sanitaire universelle pour la santé mentale 
Le 22 mai, à l'occasion de la 72ème Assemblée mondiale de la santé, l'OMS a annoncé son initiative spéciale pour la santé mentale. Dans les 5 ans à venir, elle vise à lever 53 millions d’euros pour améliorer l'accès aux soins de santé mentale de 100 millions de personnes supplémentaires dans 12 pays prioritaires. Cette initiative vise à faire progresser la prise en compte de ces enjeux dans les politiques, la défense des droits de l'homme, et à renforcer les interventions et les services de qualité destinés aux personnes souffrant de troubles mentaux, y compris les personnes ayant des problèmes de toxicomanies et des troubles neurologiques.
En savoir plus. |
 Classification internationale des maladies : le Burn-out est un "phénomène professionnel" Classification internationale des maladies : le Burn-out est un "phénomène professionnel"
Le Burn-out est inclus dans la 11e révision de la Classification internationale des maladies (CIM-11) en tant que « phénomène lié à l’activité professionnelle ». Il n'est pas classé comme un état pathologique. Il est décrit dans le chapitre : "Facteurs influençant l'état de santé ou le contact avec les services de santé" - qui inclut les raisons pour lesquelles les personnes contactent les services de santé mais qui ne sont pas classées comme maladies ou problèmes de santé. Le Burn-out est défini comme suit dans la CIM-11 : "Le Burn-out est un syndrome conceptualisé comme résultant d'un stress chronique au travail qui n'a pas été géré avec succès. Il se caractérise par trois dimensions : un sentiment d'épuisement ou de forte diminution de l'énergie ; une distance mentale accrue par rapport à son travail ou des sentiments de négatifs ou de cynisme liés à son travail ; et une efficacité professionnelle réduite. Le Burn-out fait spécifiquement référence à des phénomènes dans le contexte professionnel et ne devrait pas être utilisé pour décrire des expériences dans d'autres domaines de la vie." Le Burn-out était également inclus dans la CIM-10, dans la même catégorie que dans la CIM-11, mais la définition est maintenant plus détaillée. L'Organisation mondiale de la santé est sur le point d'entreprendre l'élaboration de lignes directrices fondées sur des données probantes sur le bien-être mental au travail.
En savoir plus.
|
 Nouvelles estimations de l'OMS sur les troubles mentaux en situation de conflit Nouvelles estimations de l'OMS sur les troubles mentaux en situation de conflit
 Une personne sur cinq vivant dans une région touchée par un conflit souffre d'une forme de trouble mental, allant d'une dépression légère ou d'une anxiété à une psychose. Pire encore, près d’1 personne sur 10 vit avec un trouble mental modéré ou grave. Ces nouvelles estimations, publiées le 12 juin dans The Lancet, mettent en évidence la nécessité d'un investissement accru et soutenu dans le développement des services de santé mentale dans les zones touchées par un conflit. Une personne sur cinq vivant dans une région touchée par un conflit souffre d'une forme de trouble mental, allant d'une dépression légère ou d'une anxiété à une psychose. Pire encore, près d’1 personne sur 10 vit avec un trouble mental modéré ou grave. Ces nouvelles estimations, publiées le 12 juin dans The Lancet, mettent en évidence la nécessité d'un investissement accru et soutenu dans le développement des services de santé mentale dans les zones touchées par un conflit.
Lire le commentaire sur les troubles mentaux en situation de conflit.
Découvrir l’article publié dans The Lancet. |
 Avec son "budget bien-être", la Nouvelle-Zélande "fait les choses différemment" Avec son "budget bien-être", la Nouvelle-Zélande "fait les choses différemment"
Après plusieurs mois de spéculations et de suspense, la Nouvelle-Zélande a dévoilé, jeudi 30 mai, son « budget bien-être » – présenté comme une première mondiale pour sa façon de mesurer les progrès économiques. Il prévoit une augmentation des dépenses publiques en matière de santé mentale, d’allocations pour les populations indigènes, ainsi que de lutte contre la pauvreté infantile et les violences familiales.
Lire l’article du Monde.
|
 Violences domestiques et santé mentale Violences domestiques et santé mentale
SafeLives, organisation caritative britannique dédiée à la fin des violences domestiques, a publié en mai son septième rapport de recherche, 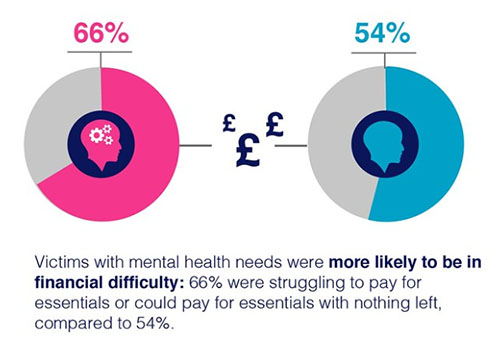 réalisé avec le concours du Royal College of Psychiatrists, axé sur les victimes de violence familiale ayant des problèmes de santé mentale. Il existe un lien étroit entre le fait d’avoir des problèmes de santé mentale et celui d’être victime de violence conjugale. La maladie mentale est également un facteur de risque d’abus. De plus, la violence domestique passe souvent inaperçue dans les services de santé mentale et les services de lutte contre la violence domestique ne sont pas toujours équipé pour prendre en charge les problèmes de santé mentale. La recherche montre également que les victimes et les survivants de violences domestiques ayant des problèmes de santé mentale sont plus susceptibles d'avoir d'autres besoins complexes. réalisé avec le concours du Royal College of Psychiatrists, axé sur les victimes de violence familiale ayant des problèmes de santé mentale. Il existe un lien étroit entre le fait d’avoir des problèmes de santé mentale et celui d’être victime de violence conjugale. La maladie mentale est également un facteur de risque d’abus. De plus, la violence domestique passe souvent inaperçue dans les services de santé mentale et les services de lutte contre la violence domestique ne sont pas toujours équipé pour prendre en charge les problèmes de santé mentale. La recherche montre également que les victimes et les survivants de violences domestiques ayant des problèmes de santé mentale sont plus susceptibles d'avoir d'autres besoins complexes.
Découvrir le rapport. |
 Faites attention à votre langage, les cliches peuvent nuire Faites attention à votre langage, les cliches peuvent nuire
Mental Health Europe vient de publier la version française de leur infographie sur le langage et la santé mentale. La langue est un puissant outil de sensibilisation et de lutte contre la stigmatisation. Vous trouverez dans ce document quelques conseils pour prendre conscience de la portée des mots que nous utilisons et éviter de choquer lorsque nous ne le voulons pas.
A lire ici. |
 |
 Dépression : les jeunes filles passant plus de temps sur les réseaux sociaux sont davantage exposées Dépression : les jeunes filles passant plus de temps sur les réseaux sociaux sont davantage exposées
Le taux de dépression beaucoup plus élevé chez les filles que chez les garçons est étroitement lié au temps passé sur les réseaux sociaux. L'intimidation en ligne et les mauvaises nuits de sommeil sont les principaux responsables de leur mauvaise humeur, selon une nouvelle étude, basée sur des entretiens avec près de 11 000 jeunes de 14 ans participant à la Millennium Cohort Study.
Lire l’article du Guardian.
|
 |
    
|
Retrouvez les 10 précédentes éditions de la Newsletter du GCS ici.
Copyright © 2019, tous droits réservés.
La Lettre du Groupement de coopération sanitaire pour la recherche et la formation en santé mentale est éditée par le Centre collaborateur de l'OMS (CCOMS), service de l’EPSM Lille métropole. Le GCS a pour objet la recherche, la formation et la mise en œuvre d’actions visant le développement de dispositifs de santé mentale intégrés dans la cité, incluant la prévention et l’insertion des publics souffrant de troubles mentaux. Le Groupement œuvre à la promotion des échanges professionnels et à toute action de lutte contre la stigmatisation en santé mentale et en psychiatrie. Il favorise et soutient la participation des représentants des usagers, des familles et des aidants. Le GCS, dont le conseil scientifique est celui du CCOMS de Lille, relaie les recommandations de l’OMS au niveau national et localement.
Vous disposez d’un droit d’accès, de rectification et d’opposition aux données vous concernant que vous pouvez exercer en envoyant un e-mail à adannet@epsm-lm.fr.
Cliquez sur ce lien pour vous désabonner
|
|



 Une personne sur cinq vivant dans une région touchée par un conflit souffre d'une forme de trouble mental, allant d'une dépression légère ou d'une anxiété à une psychose. Pire encore, près d’1 personne sur 10 vit avec un trouble mental modéré ou grave. Ces nouvelles estimations, publiées le 12 juin dans The Lancet, mettent en évidence la nécessité d'un investissement accru et soutenu dans le développement des services de santé mentale dans les zones touchées par un conflit.
Une personne sur cinq vivant dans une région touchée par un conflit souffre d'une forme de trouble mental, allant d'une dépression légère ou d'une anxiété à une psychose. Pire encore, près d’1 personne sur 10 vit avec un trouble mental modéré ou grave. Ces nouvelles estimations, publiées le 12 juin dans The Lancet, mettent en évidence la nécessité d'un investissement accru et soutenu dans le développement des services de santé mentale dans les zones touchées par un conflit. réalisé avec le concours du Royal College of Psychiatrists, axé sur les victimes de violence familiale ayant des problèmes de santé mentale. Il existe un lien étroit entre le fait d’avoir des problèmes de santé mentale et celui d’être victime de violence conjugale. La maladie mentale est également un facteur de risque d’abus. De plus, la violence domestique passe souvent inaperçue dans les services de santé mentale et les services de lutte contre la violence domestique ne sont pas toujours équipé pour prendre en charge les problèmes de santé mentale. La recherche montre également que les victimes et les survivants de violences domestiques ayant des problèmes de santé mentale sont plus susceptibles d'avoir d'autres besoins complexes.
réalisé avec le concours du Royal College of Psychiatrists, axé sur les victimes de violence familiale ayant des problèmes de santé mentale. Il existe un lien étroit entre le fait d’avoir des problèmes de santé mentale et celui d’être victime de violence conjugale. La maladie mentale est également un facteur de risque d’abus. De plus, la violence domestique passe souvent inaperçue dans les services de santé mentale et les services de lutte contre la violence domestique ne sont pas toujours équipé pour prendre en charge les problèmes de santé mentale. La recherche montre également que les victimes et les survivants de violences domestiques ayant des problèmes de santé mentale sont plus susceptibles d'avoir d'autres besoins complexes.



